
血液透析是急慢性肾功能衰竭患者肾脏替代治疗方式之一。透析通路就是用来解决血液“一出一进”问题的通道,是尿毒症患者的生命线。我院介入血管外科、肾内科发挥各自专业优势,从透析通路的建立、监测及维护,采取全程管理模式,为透析肾友解决后顾之忧。
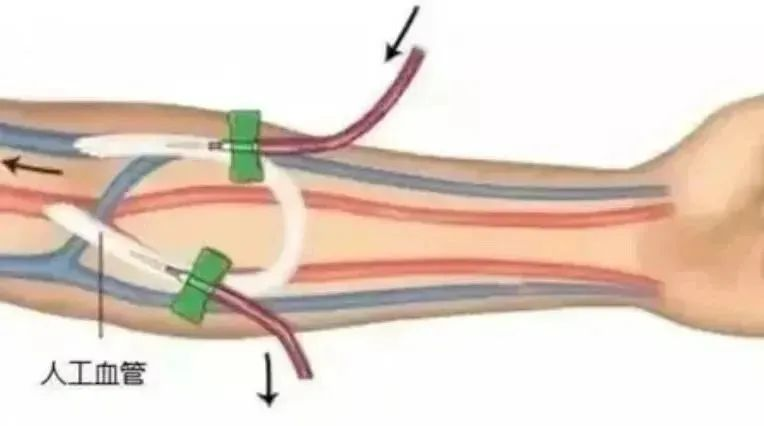
对于需要建立长期透析通路的患者来说,需要根据适应证、禁忌证、血管条件、全身状态,选择合适的种类。对于病情允许,血管条件较好者,应当首选自体动静脉内瘘;如果病情允许,但自身血管条件较差,无法行自体动静脉内瘘,则建议行移植物动静脉内瘘,可选择人工血管内瘘。
(1)自体动静脉内瘘成形术(arteriovenous fistula AVF)是通过外科手术,吻合患者的外周动脉和浅表静脉,使得动脉血液流至浅表静脉、静脉动脉化,达到血液透析所需的血流量要求,血管直径及深度便于血管穿刺,从而建立血液透析体外循环。

(2)移植血管内瘘成形术(arteriovenous graft AVG)是针对患者自身血管无法建立自体动静脉内瘘,而采用移植血管与患者动、静脉吻合,建立血管通路的手术方法。聚四氟乙烯(polytetrafluoroethylene PTFE)人造血管取材容易、形状及口径容易控制、生物相容性好、容易穿刺,是目前应用最广泛的人工血管。
▲介入血管外科邓保平主任为患者行人工血管内瘘手术
随着使用时间的延长,透析通路可能并发血管狭窄、血栓形成、内瘘动脉瘤、假性动脉瘤等相关并发症。密切监测透析通路功能可及时发现并发症,尽早处理。

肾内科毕慧欣主任为患者评估人工血管内瘘情况

狭窄及血栓形成是AVG最常见的并发症,腔内球囊扩张成形术、溶栓可有效治疗静脉或动脉狭窄或血栓形成,是维持或挽救动静脉通路的有效方法。
患者梁女士,长期依靠左上肢人工血管进行血液透析,突发左上肢人工血管失功能,造影发现左上肢人工血管静脉端吻合口狭窄闭塞,遂予以球囊扩张后,恢复通畅。

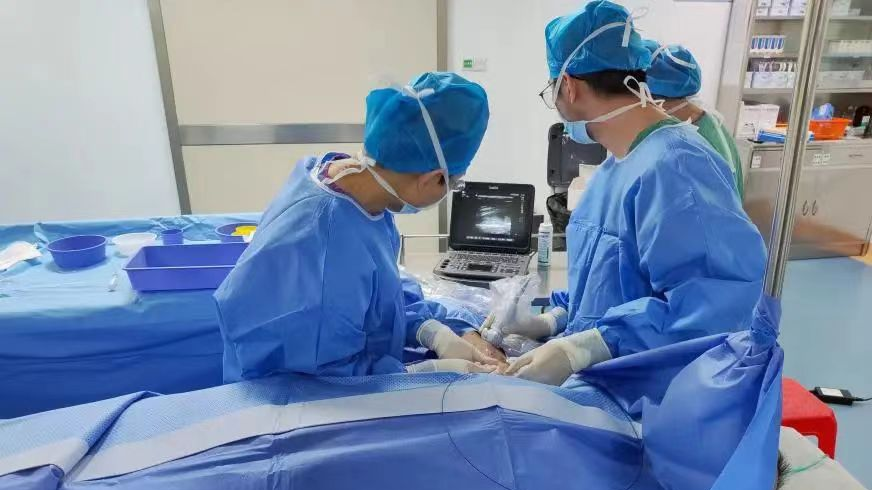
肾内科毕慧欣主任行B超引导下动静脉内瘘狭窄球囊扩张术
邓保平主任充分利用血管外科专业优势,对于一些无法溶掉的陈旧性血栓,可采用开放切开取栓,保证透析通路的功能正常。
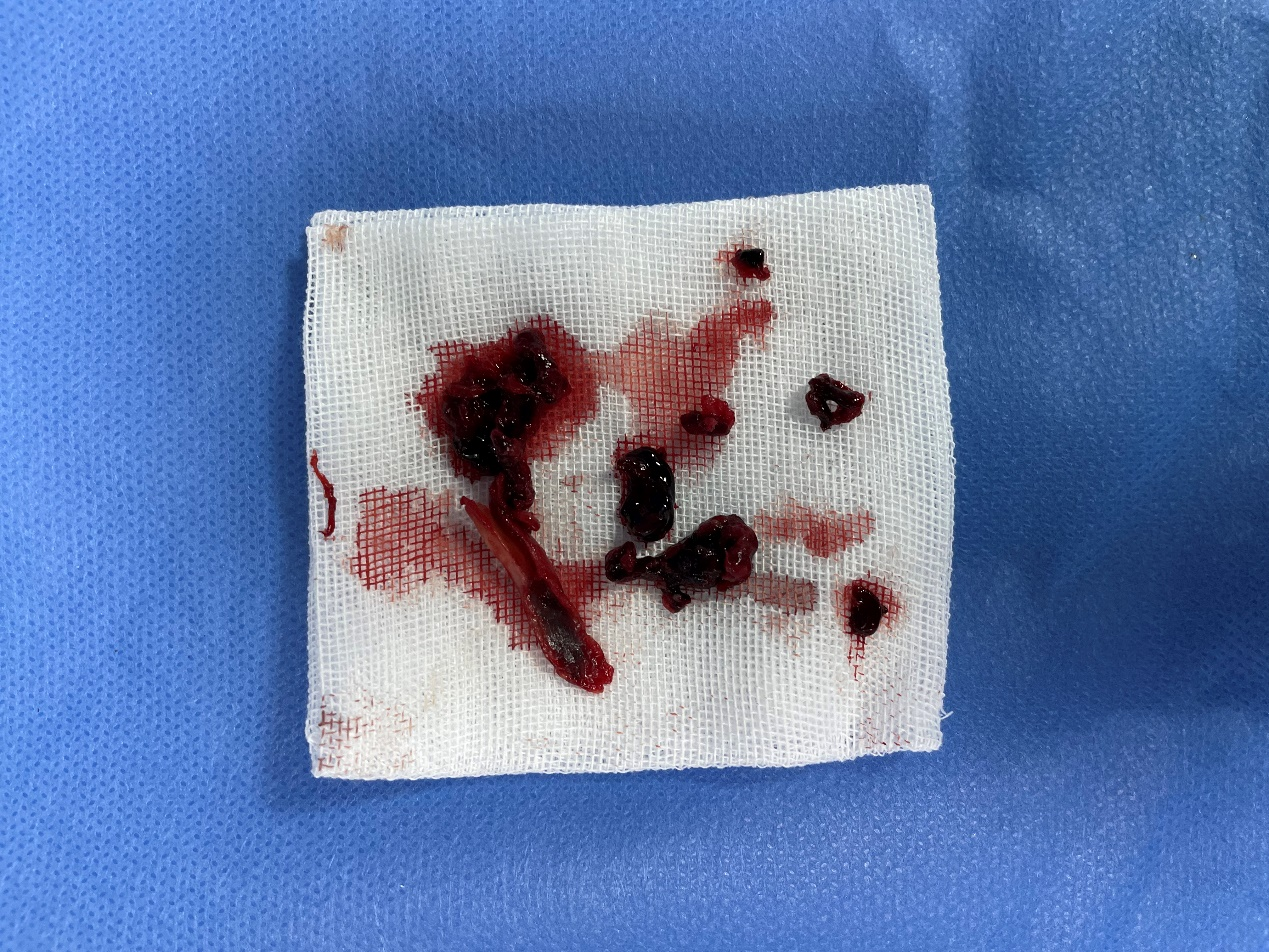
人工血管动静脉内瘘患者,人工血管内血栓形成、狭窄,邓保平主任小切口切开人工血管,使用Fogarty取栓球囊导管,从人工血管内取出大量血栓。
内瘘术后数月或数年吻合口的静脉流出道扩张,隆起于皮肤表面并伴有搏动,称之为动脉瘤,也称真性动脉瘤。动脉瘤的入口和出口是连续的血管。大多数情况下扩张的血管是动脉化的静脉,一般直径大于3cm。静脉流出道的动脉瘤,应该处理狭窄部位,可采取血管成形术。
由于外伤、感染或穿刺,造成血管壁局部形成破口,出血后在血管周围形成血肿,血肿壁机化后又与内瘘相通,伴有搏动者称为假性动脉瘤,也称波动性血肿。假性动脉瘤大多不能自愈,需要手术治疗。

一位71岁的女性患者,长期维持血液透析治疗,彩超提示患者内瘘狭窄、透析通路相关血管瘤、内瘘血栓形成。上肢静脉造影提示动静脉内瘘回流静脉在右前臂及右肘关节处瘤样扩张,局部回流静脉狭窄。
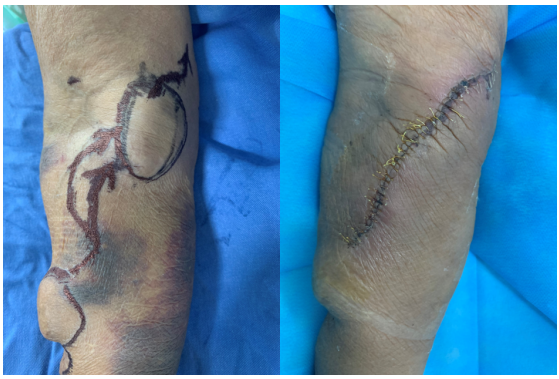
介入血管外科邓保平主任针对这两处不同机制形成的动脉瘤,决定行动脉瘤切除缝闭联合狭静脉切除人工血管置换。术前右前臂透析通路静脉瘤局部隆起,术后切口愈合良好。